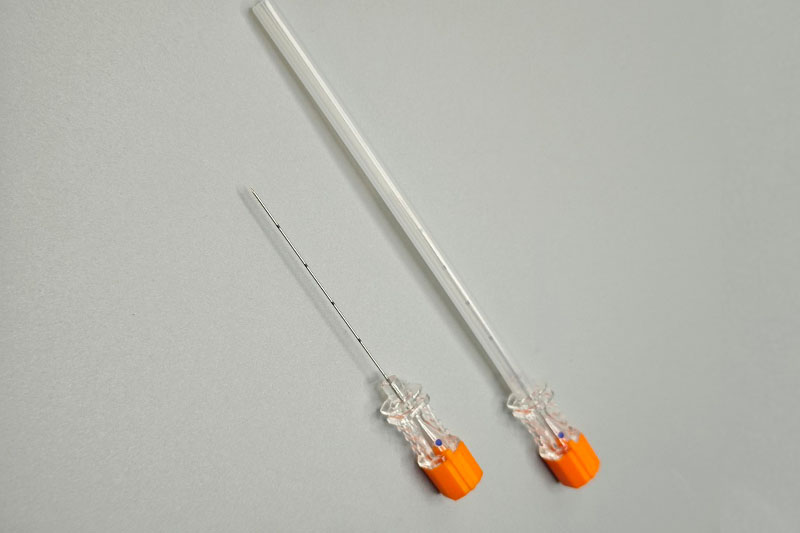
Принципи конструювання голок для пункциї спинного мозку: кут заточення, наконечник і механіка стилета
Різальні та атравматичні («олівцеві») наконечники та ризик розриву твердої мозкової оболонки
Конструкція різального кута заточення, що застосовується в голках типу «Квінке», фактично розрізає волокна твердої мозкової оболонки, що збільшує ймовірність їх розриву та витоку цереброспінальної рідини на 25–40 % порівняно з нерізальними альтернативами, згідно з дослідженням, опублікованим у журналі «Anesthesiology» у 2022 році. Натомість «олівцеві» наконечники, такі як у голках «Вітакре» або «Спротте», працюють інакше — вони розсувають волокна твердої мозкової оболонки замість того, щоб розрізати їх. Це призводить до утворення проколів, які, як правило, самозагоюються, значно знижуючи частоту виникнення головного болю після пункції твердої мозкової оболонки до приблизно 3–5 %. Застосування голок меншого калібру безумовно сприяє ще більшому зменшенню таких головних болів, однак тут існує компроміс: для введення таких голок потрібно значно більше зусиль, а також уповільнюється контроль над потоком цереброспінальної рідини для медичного персоналу.
Кут косого зрізу, позначки глибини та жорсткість валу для процедурного контролю
Кути на фасці, що коливаються в межах приблизно від 15 до 30 градусів, забезпечують найкраще проникнення в тканину з урахуванням відстані, на яку пристрій просувається вперед. Цей діапазон забезпечує оптимальний баланс між швидкістю виконання процедури та точним контролем над нею. Більшість пристроїв також мають тактильні маркери глибини, розташовані вздовж їхнього стержня; зазвичай вони або травлені на поверхні, або позначені різними кольорами через кожні 10 міліметрів. Ці маркери надають як візуальні орієнтири, так і тактильні відчуття під час введення інструменту в тканину. Щодо жорсткості стержня, пошук «золотої середини» має велике значення. Більш жорсткі стержні краще керуються в щільних тканинах, таких як м’язова або фіброзна, проте вони також створюють більший опір і вимагають більших обертальних зусиль. З іншого боку, якщо стержень надто гнучкий, він просто згинається замість того, щоб рухатися прямо в потрібному напрямку, що ускладнює контроль за траєкторією під час процедури.
Функція стилета, вирівнювання штока та точність керування голкою в реальному часі
Стилет насправді виконує дві основні функції, які мають велике значення під час процедур: запобігає витягуванню («пробиванню») тканини при введенні інструментів і зберігає внутрішній канал відкритим до того моменту, поки цереброспінальна рідина або будь-яка інша цільова тканина не потрапить у контакт з ним. Коли шток і стилет правильно вирівняні, між кінцем стилета й початком отвору голки не залишається жодної щілини. Це означає, що лікар одразу відчуває зворотний зв’язок через руки, що робить усю процедуру набагато більш чутливою та відповідною під час виконання. З допомогою ультразвуку обертання інструмента дозволяє хірургам вносити надзвичайно дрібні корективи напрямку — іноді навіть менші за пів міліметра. Такий рівень контролю стає абсолютно необхідним під час блокад нервів або будь-яких інших процедур, де найвища точність є пріоритетом.
Ключові компроміси в конструкції
| Параметр | Заготовка для розрізування | Конічний наконечник |
|---|---|---|
| Ризик ПГПГ | Високий (18–30 %) | Низький (3–5 %) |
| Тактильна відповідь | Сильний | Середня |
| Сила вставляння | Нижче | Вище |
| Точність керування | Обмежена геометрією наконечника | Покращена завдяки бічному отвору |
Порівняння основних типів пункуційних голок: Квінке, Вайткре й Спротте
Частота витоку цереброспінальної рідини та поширеність головного болю після дуральної пункуції (ГБДП) залежно від геометрії кінчика
Форма кінчика голки має найбільше значення при прогнозуванні головного болю після проколу твердої мозкової оболонки (ПГТМО) та витоку цереброспінальної рідини (ЦСР) після спинномозкових процедур. Традиційні голки Квінке мають гострі ріжучі краї, які створюють прямі розрізи в твердій мозковій оболонці. Ці лінійні розрізи не заживають самостійно належним чином, що й пояснює виникнення ПГТМО приблизно в 6–10 % випадків застосування таких голок. Голки типу «олівцевий кінчик», наприклад Whitacre та Sprotte, працюють інакше: замість того щоб розрізати тканину, вони розсувають волокна твердої мозкової оболонки, залишаючи їх непошкодженими. Це дозволяє тканині швидше зійтися, знижуючи частоту ПГТМО до 2 % або менше. Аналіз усіх наукових досліджень разом показує досить чітку закономірність: голки з такими неріжучими кінчиками зменшують ризик витоку ЦСР приблизно на 70 % порівняно зі старими ріжучими голками. Саме тому лікарі, як правило, віддають перевагу цим новішим конструкціям у першу чергу, особливо для молодших пацієнтів, жінок або будь-кого іншого, хто може мати підвищений ризик ускладнень.
Компроміси між ультразвуковою видимістю та тактильною зворотнім зв'язком у різних конструкціях
Сумісність із ультразвуковим візуалізаційним обладнанням та зворотний зв'язок від оператора суттєво варіюють залежно від типу голки:
- Квінке : Забезпечує чітке тактильне відчуття «попа» під час проколу твердої мозкової оболонки, але розсіює ультразвукові хвилі через металеву форму косого зрізу, що обмежує реал-тайм візуалізацію.
- Вайткре : Має помірну ехогенність та збалансований тактильний зворотний зв'язок — достатньо затуплений для зменшення травми, але водночас досить чутливий для застосування класичної техніки виявлення втрати опору.
- Спротте : Має оптимізовані ехогенні покриття та бічне відкриття, що забезпечує максимальну чіткість ультразвукового зображення, хоча його низький рівень тактильної чутливості вимагає адаптації при виявленні втрати опору.
| Конструктивна особливість | Квінке | Вайткре | Спротте |
|---|---|---|---|
| Тактильна відповідь | Високих | Середній | Низький |
| Чіткість ультразвукового зображення | Погано | Середня | Високих |
| Найкраще застосування | Випадки, що вимагають ручної пальпації | Збалансовані процедури | Ультразвукові втручання під контролем зображення |
Вибір оптимального типу голки покращує ефективність процедури: дослідження показують скорочення кількості спроб введення голки на 30 %, коли конструкція голки відповідає методу візуалізації та рівню досвіду оператора.
Науково обґрунтований вибір пункційних голок для ключових клінічних процедур
Пункція поперекового відділу хребта та спінальна анестезія: протоколи підбору голки за калібром, довжиною та формою наконечника
Медична спільнота загалом вважає атравматичні голки зі «заточеним олівцевим» наконечником «золотим стандартом» як для люмбальної пункції, так і для спінальної анестезії. Клінічні дослідження показують, що за даними узагальнених досліджень ці голки зменшують частоту головного болю після проколу твердої мозкової оболонки приблизно наполовину–на три чверті порівняно з традиційними голками типу Квінке. При виборі калібру голки лікарі стикаються з компромісом між безпекою й ефективністю. Менші розміри — від 25G до 27G — безумовно знижують ризик виникнення головного болю, але потребують більше часу для збору зразків спинномозкової рідини. Більшість клініцистів віддають перевагу голкам калібру 22G, оскільки вони працюють швидше й є більш звичними, хоча й несуть трохи вищий ризик. Довжина голки також значною мірою залежить від типу тіла пацієнта. У людей із нормальною масою тіла, як правило, достатньо стандартних голок довжиною 90–120 мм. Проте лікарі, які працюють з пацієнтами з ожирінням (з індексом маси тіла понад 30), часто використовують голки довжиною 150 мм, щоб забезпечити повне проникнення через тверду мозкову оболонку. Багато лікарень тепер включають у свої протоколи ультразвукове наведення, що кардинально підвищує частоту успішного виконання процедури з першої спроби: з приблизно 40 % (при використанні лише пальпаційних методів) до майже 96 %. Ця технологія стала настільки цінною, що сьогодні вона є стандартною практикою в більшості сучасних клінічних рекомендацій щодо спінальних процедур.
Спеціалізовані застосування: отримання ооцитів, епідуральна кров’яна пластина та блокади нервів
Спеціалізовані процедури вимагають цільових конфігурацій:
- Отримання ооцитів : Використовує голки розміром 17G–19G з ехогенними покриттями та жорсткими стержнями для точного ультразвукового спостереження в реальному часі під час трансвагінальної аспірації фолікулів.
- Епідуральна кров’яна пластина : Вимагає голок стилю Туої розміром 18G із чіткими позначками глибини та вигнутою несічною вершиною для безпечного введення аутологічної крові в епідуральний простір із мінімізацією травмування нервової тканини.
- Периферійні нервові блокади : Залежать від голок розміром 22G–25G з коротким косим зрізом і гнучким стержнем, що поєднують ультразвукову видимість із точним контролем рухів у зоні чутливих структур.
Оптимальний вибір голок для цих процедур зменшує частоту ускладнень — зокрема, проколів судин, ушкоджень нервів та невдалих блокад — на 30–45 % порівняно з універсальними або непідходящими пристроями, згідно з останніми клінічними когортними дослідженнями.
Часто задані питання
Яка основна перевага голок з олов’яним кінчиком порівняно з голками з ріжучим кінчиком?
Голки з олівцевим наконечником, такі як Whitacre або Sprotte, значно зменшують частоту виникнення головного болю після проколу твердої мозкової оболонки (PDPH), оскільки розсувають волокна твердої мозкової оболонки, а не розрізають їх.
Чому кут заточення і жорсткість стержня є важливими параметрами при проектуванні голок?
Кут заточення та жорсткість стержня впливають на проникнення в тканину, контроль під час процедури та точність керування. Кути в діапазоні 15–30 градусів оптимізують ці параметри.
Як ультразвукове наведення покращує розміщення голки?
Ультразвук підвищує частоту успішних втручань за рахунок надання візуалізації в реальному часі та точної контролюваної інсерції, що значно зменшує кількість спроб розміщення голки та ускладнень під час процедури.
Які типи голок є найкращими для люмбальної пункції та спінальної анестезії?
Для люмбальної пункції та спінальної анестезії переважно використовують атравматичні голки з олівцевим наконечником через нижчий ризик виникнення PDPH та витоку спинномозкової рідини (CSF).
Які спеціалізовані голки використовують для отримання ооцитів?
Збирання ооцитів здійснюється за допомогою голок розміром 17G–19G із ехогенними покриттями та жорсткими стержнями для підвищення точності під ультразвуковим контролем під час трансвагінальної фолікулярної аспірації.
Зміст
- Принципи конструювання голок для пункциї спинного мозку: кут заточення, наконечник і механіка стилета
- Порівняння основних типів пункуційних голок: Квінке, Вайткре й Спротте
- Науково обґрунтований вибір пункційних голок для ключових клінічних процедур
-
Часто задані питання
- Яка основна перевага голок з олов’яним кінчиком порівняно з голками з ріжучим кінчиком?
- Чому кут заточення і жорсткість стержня є важливими параметрами при проектуванні голок?
- Як ультразвукове наведення покращує розміщення голки?
- Які типи голок є найкращими для люмбальної пункції та спінальної анестезії?
- Які спеціалізовані голки використовують для отримання ооцитів?