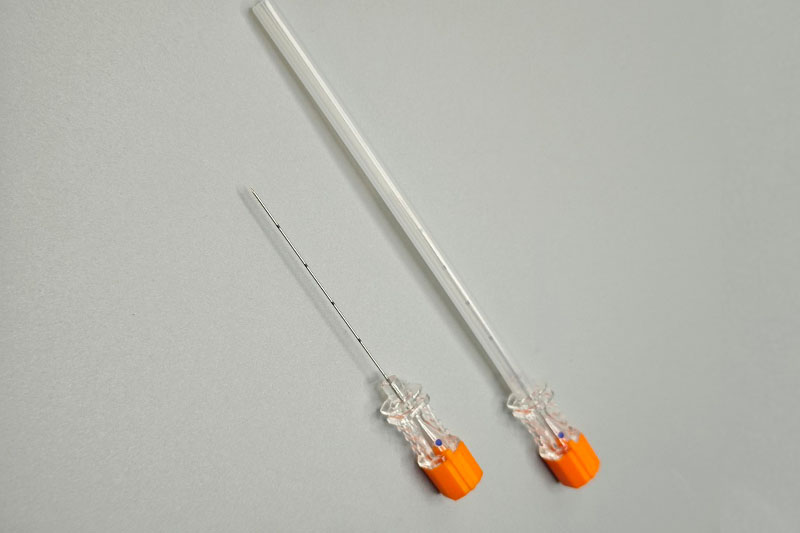
Principios fundamentales de diseño de agujas de punción: bisel, punta y mecanismo del estilete
Puntas cortantes frente a puntas atraumáticas (de punta de lápiz) y riesgo de desgarro dural
El diseño biselado de corte presente en las agujas Quincke corta efectivamente las fibras durales, lo que incrementa la probabilidad de desgarros durales y fugas de líquido cefalorraquídeo entre un 25 y un 40 % en comparación con alternativas no cortantes, según una investigación publicada en la revista *Anesthesiology* en 2022. Por otro lado, las puntas de estilo «punto de lápiz», como las de Whitacre o Sprotte, funcionan de forma distinta al separar las fibras durales en lugar de cortarlas. Esto produce punciones que tienden a sellarse espontáneamente, reduciendo significativamente la incidencia de cefaleas postranspunción dural hasta aproximadamente un 3-5 %. Sin duda, los calibres más pequeños de aguja ayudan aún más a reducir estas cefaleas, aunque existe un compromiso al respecto, ya que requieren una fuerza mucho mayor durante la inserción y hacen que la gestión del flujo de líquido cefalorraquídeo sea algo más lenta para el personal médico.
Ángulo del bisel, marcas de profundidad y rigidez del vástago para un control del procedimiento
Los ángulos del bisel, que oscilan aproximadamente entre 15 y 30 grados, funcionan mejor para lograr la profundidad adecuada de penetración en el tejido en relación con la distancia que avanza el dispositivo. Este rango ofrece un buen equilibrio entre eficiencia en la ejecución del procedimiento y un control adecuado sobre el mismo. La mayoría de los dispositivos también incorporan marcadores táctiles de profundidad a lo largo de su eje; normalmente están grabados en la superficie o señalizados con distintos colores cada 10 milímetros. Estos marcadores ayudan a proporcionar tanto referencias visuales como sensaciones físicas durante la inserción de la herramienta en el tejido. En cuanto a la rigidez del eje, encontrar el punto óptimo es fundamental. Los ejes más rígidos tienden a dirigirse mejor a través de tejidos densos, como el músculo o las zonas fibrosas, pero también generan mayor resistencia y requieren fuerzas de torsión más elevadas. Por otro lado, si el eje es demasiado flexible, simplemente se dobla en lugar de avanzar en línea recta hacia donde debe ir, lo que dificulta considerablemente el control de la trayectoria durante los procedimientos.
Función del estilete, alineación del conector y precisión en tiempo real de la dirección de la aguja
Un estilete cumple, de hecho, dos funciones principales que resultan muy importantes durante los procedimientos: evita que el tejido se corone al insertar los instrumentos y mantiene el canal interno abierto hasta que el líquido cefalorraquídeo o cualquier otro tejido objetivo entre en contacto. Cuando el conector y el estilete están correctamente alineados, no queda ningún espacio entre el extremo del estilete y la abertura de la aguja. Esto significa que los médicos perciben de inmediato una retroalimentación táctil a través de sus manos, lo que hace que todo el procedimiento sea mucho más sensible y reactivo mientras trabajan. Con la ayuda de la ecografía, la rotación del instrumento permite a los cirujanos realizar ajustes extremadamente finos en la dirección, a veces tan pequeños como medio milímetro. Este nivel de control resulta absolutamente esencial al realizar bloqueos nerviosos o cualquier otro procedimiento en el que la precisión milimétrica sea lo más importante.
Compromisos clave en el diseño
| Parámetros | Punta de corte | Punta tipo lápiz |
|---|---|---|
| Riesgo de cefalea pospunción dural (CPD) | Alto (18–30 %) | Bajo (3–5 %) |
| Retroalimentación táctil | Fuerte | Moderado |
| Fuerza de inserción | Inferior | Más alto |
| Precisión en la dirección | Limitada por la geometría de la punta | Mejorada por el orificio lateral |
Comparación de los principales tipos de agujas para punción: Quincke, Whitacre y Sprotte
Tasas de fuga de LCR e incidencia de cefalea pospunción dural (CPDD) según la geometría de la punta
La forma de la punta de la aguja es lo más importante a la hora de predecir la cefalea pospunción dural (CPD) y las fugas de líquido cefalorraquídeo (LCR) tras procedimientos espinales. Las agujas tradicionales de Quincke presentan bordes cortantes afilados que realizan incisiones rectas en la duramadre. Estas incisiones lineales no se sellan adecuadamente por sí solas, lo que explica por qué la CPD aparece en aproximadamente el 6 al 10 % de los casos en los que se utilizan estas agujas. Por su parte, las agujas de tipo «punta de lápiz», como las de Whitacre y Sprotte, funcionan de manera distinta: en lugar de cortar el tejido, separan las fibras durales manteniéndolas intactas. Esto permite que el tejido se reconstituya mucho más rápidamente, reduciendo la incidencia de CPD al 2 % o menos. El análisis conjunto de todos los estudios de investigación disponibles revela algo bastante claro: las agujas con este tipo de puntas no cortantes reducen las fugas de LCR aproximadamente un 70 % en comparación con las agujas de estilo cortante más antiguas. Por este motivo, los médicos suelen preferir, en primer lugar, estos diseños más recientes, especialmente en pacientes jóvenes, mujeres o cualquier otra persona que pueda tener un mayor riesgo de complicaciones.
Compromisos entre la visibilidad ecográfica y la retroalimentación táctil según los diseños
La compatibilidad con la imagen y la retroalimentación al operador varían de forma significativa según el tipo de aguja:
- Quincke : Proporciona una fuerte sensación táctil de «popping» al atravesar la duramadre, pero dispersa las ondas ecográficas debido a la geometría metálica de su bisel, lo que limita la visualización en tiempo real.
- Whitacre : Ofrece una ecogenicidad moderada y una retroalimentación táctil equilibrada: suficientemente redondeada para reducir el traumatismo, pero lo bastante sensible para permitir la técnica tradicional de pérdida de resistencia.
- Sprotte : Cuenta con recubrimientos ecogénicos optimizados y una abertura lateral que maximiza la claridad ecográfica, aunque su perfil táctil reducido requiere una adaptación para detectar la pérdida de resistencia.
| Característica de diseño | Quincke | Whitacre | Sprotte |
|---|---|---|---|
| Retroalimentación táctil | Alto | Medio | Bajo |
| Claridad ecográfica | Es pobre. | Moderado | Alto |
| Mejor aplicación | Casos de palpación manual | Procedimientos equilibrados | Intervenciones guiadas por ecografía |
La selección del tipo óptimo de aguja mejora la eficiencia del procedimiento: los estudios muestran una reducción del 30 % en los intentos de colocación cuando el diseño de la aguja se adapta a la modalidad de imagen y a la experiencia del operador.
Selección basada en la evidencia de agujas de punción para procedimientos clínicos clave
Punción lumbar y anestesia espinal: protocolos de coincidencia entre calibre, longitud y punta
La comunidad médica acepta ampliamente las agujas de punta de lápiz atráumaticas como el estándar de oro tanto para las punciones lumbares como para los procedimientos de anestesia espinal. Estudios clínicos demuestran que estas agujas reducen la incidencia de cefaleas postranspunción dural en aproximadamente la mitad o hasta tres cuartas partes en comparación con las agujas tradicionales de tipo Quincke, según los resultados combinados de investigaciones. Al elegir el calibre de la aguja, los profesionales deben equilibrar seguridad y eficiencia. Los calibres más pequeños (25G a 27G) reducen sin duda la aparición de cefaleas, pero requieren más tiempo para la obtención de muestras de líquido cefalorraquídeo. La mayoría de los clínicos prefieren las agujas de 22G porque permiten una recolección más rápida y son más familiares, aunque conllevan un riesgo ligeramente mayor. La longitud de la aguja depende también en gran medida del tipo corporal. En personas con rangos de peso normales, suelen ser suficientes las agujas estándar de 90 a 120 mm. Sin embargo, los médicos que atienden a pacientes con obesidad (índice de masa corporal superior a 30) suelen optar por agujas de 150 mm para garantizar una penetración completa de la duramadre. Muchos hospitales incorporan actualmente la guía ecográfica en sus protocolos, lo que mejora drásticamente las tasas de éxito en el primer intento: pasan de aproximadamente un 40 % cuando se emplean únicamente técnicas de palpación a casi un 96 %. Esta tecnología se ha vuelto tan valiosa que ya forma parte de la práctica estándar en la mayoría de las guías modernas sobre procedimientos espinales.
Aplicaciones especializadas: recuperación de ovocitos, parche epidural con sangre y bloqueos nerviosos
Los procedimientos especializados exigen configuraciones diseñadas específicamente para cada fin:
- Recuperación de ovocitos : Utiliza agujas de 17G a 19G con recubrimientos ecogénicos y cánulas rígidas para un seguimiento ecográfico preciso en tiempo real durante la aspiración folicular transvaginal.
- Parche epidural con sangre : Requiere agujas de estilo Tuohy de 18G con marcas claras de profundidad y una punta curva no cortante para administrar de forma segura sangre autóloga en el espacio epidural, minimizando así el traumatismo neural.
- Bloqueos nerviosos periféricos : Dependen de agujas de 22G a 25G con bisel corto y cánula flexible que combinan visibilidad ecográfica con un control motor fino cerca de estructuras sensibles.
La selección optimizada de agujas para estas aplicaciones reduce las complicaciones procedimentales —incluidos el puncionamiento vascular, la lesión neural y el fracaso del bloqueo— entre un 30 % y un 45 % en comparación con dispositivos genéricos o inadecuados, según estudios clínicos recientes en cohortes.
Preguntas frecuentes
¿Cuál es la ventaja principal de las agujas de punta de lápiz frente a las agujas cortantes?
Las agujas de punta de lápiz, como las Whitacre o Sprotte, reducen significativamente la incidencia de cefaleas pospunción dural (CPD) al desplazar las fibras durales en lugar de cortarlas.
¿Por qué son importantes el ángulo de bisel y la rigidez del vástago en el diseño de las agujas?
El ángulo de bisel y la rigidez del vástago afectan la penetración tisular, el control del procedimiento y la precisión de la dirección. Los ángulos entre 15 y 30 grados optimizan estos factores.
¿Cómo mejora la guía ecográfica la colocación de la aguja?
La ecografía mejora las tasas de éxito al proporcionar visualización en tiempo real y control preciso durante la inserción, reduciendo significativamente el número de intentos de colocación y las complicaciones del procedimiento.
¿Qué tipos de agujas son los más adecuados para la punción lumbar y la anestesia espinal?
Se prefieren las agujas atraumáticas de punta de lápiz para la punción lumbar y la anestesia espinal debido a su menor riesgo de cefalea pospunción dural (CPD) y fugas de líquido cefalorraquídeo (LCR).
¿Qué agujas especializadas se utilizan para la recuperación de ovocitos?
La recuperación de ovocitos utiliza agujas de 17G a 19G con recubrimientos ecogénicos y cánulas rígidas para mejorar la precisión guiada por ecografía durante la aspiración folicular transvaginal.
Tabla de contenidos
- Principios fundamentales de diseño de agujas de punción: bisel, punta y mecanismo del estilete
- Comparación de los principales tipos de agujas para punción: Quincke, Whitacre y Sprotte
- Selección basada en la evidencia de agujas de punción para procedimientos clínicos clave
-
Preguntas frecuentes
- ¿Cuál es la ventaja principal de las agujas de punta de lápiz frente a las agujas cortantes?
- ¿Por qué son importantes el ángulo de bisel y la rigidez del vástago en el diseño de las agujas?
- ¿Cómo mejora la guía ecográfica la colocación de la aguja?
- ¿Qué tipos de agujas son los más adecuados para la punción lumbar y la anestesia espinal?
- ¿Qué agujas especializadas se utilizan para la recuperación de ovocitos?