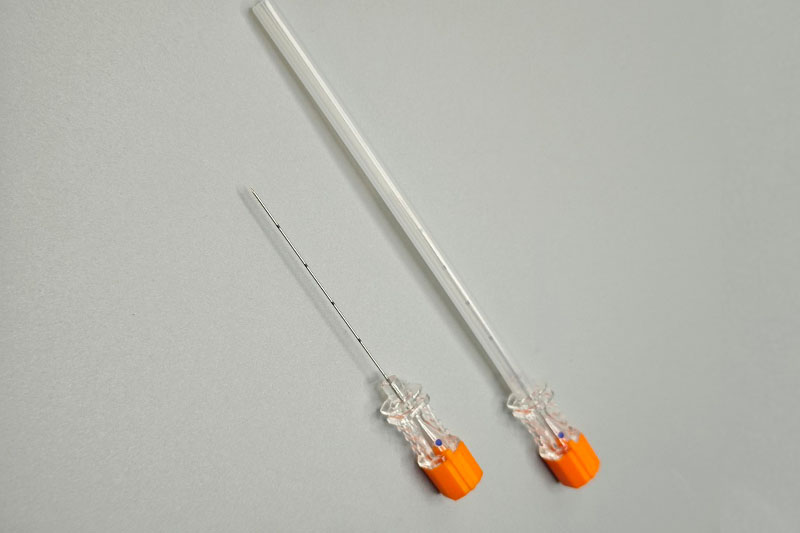
Grundlegende Gestaltungsprinzipien für Lumbalpunktionssonden: Schneidkante, Nadelspitze und Stillettmechanik
Schneidende vs. atraumatische (Bleistiftspitzen-)Spitzen und Risiko von Durarissen
Das schneidende Schrägpolierdesign an Quincke-Nadeln durchtrennt die Dura-Fasern tatsächlich, was laut einer 2022 in der Fachzeitschrift Anesthesiology veröffentlichten Studie das Risiko von Durarissen und Liquorleckagen um 25 bis 40 Prozent gegenüber nichtschneidenden Alternativen erhöht. Bleistiftspitzen-artige Spitzen wie bei Whitacre- oder Sprotte-Nadeln hingegen wirken anders: Sie schieben die Dura-Fasern beiseite, statt sie zu durchtrennen. Dadurch entstehen Einstichstellen, die sich tendenziell von selbst wieder verschließen, wodurch die Inzidenz von postpunktionellen Kopfschmerzen deutlich auf etwa 3–5 % gesenkt wird. Kleinere Nadeldurchmesser tragen zweifellos weiter zur Reduktion dieser Kopfschmerzen bei; allerdings besteht hier ein Kompromiss, da sie beim Einführen deutlich mehr Kraft erfordern und den Liquorfluss für das medizinische Personal etwas verlangsamen.
Schrägwinkeleinstellung, Tiefenmarkierungen und Wellensteifigkeit für die prozedurale Kontrolle
Winkel der Schneide zwischen etwa 15 und 30 Grad erzielen die optimale Gewebeeindringtiefe im Verhältnis zur Vorwärtsbewegung des Geräts. Dieser Bereich stellt ein gutes Gleichgewicht zwischen Effizienz und präziser Kontrolle des Eingriffs dar. Die meisten Geräte verfügen zudem über taktile Tiefenmarkierungen entlang der Schaftlänge – üblicherweise sind diese entweder in die Oberfläche eingeätzt oder alle 10 Millimeter durch unterschiedliche Farben gekennzeichnet. Diese Markierungen liefern sowohl visuelle Hinweise als auch haptische Rückmeldungen während des Einführens des Instruments in das Gewebe. Bei der Schaftsteifigkeit ist das Auffinden des optimalen Kompromisses von großer Bedeutung. Steifere Schäfte ermöglichen in der Regel eine bessere Lenkung durch widerstandsfähiges Gewebe wie Muskulatur oder fibröse Bereiche, erzeugen jedoch gleichzeitig mehr Reibungswiderstand und erfordern stärkere Drehkräfte. Umgekehrt führt ein zu biegsamer Schaft dazu, dass er sich einfach seitlich verbiegt, anstatt gerade dorthin vorzudringen, wo er benötigt wird – was die Kontrolle über den Einführweg während des Eingriffs erheblich erschwert.
Stylet-Funktion, Hub-Ausrichtung und präzise Echtzeit-Nadelsteuerung
Ein Stylet erfüllt tatsächlich zwei wesentliche Funktionen, die bei medizinischen Eingriffen von großer Bedeutung sind: Er verhindert das Ausstechen von Gewebe beim Einführen von Instrumenten und hält den inneren Kanal offen, bis Liquor cerebrospinalis oder das jeweilige Zielgewebe in Kontakt tritt. Wenn Hub und Stylet korrekt ausgerichtet sind, bleibt keine Lücke zwischen dem Ende des Stylets und der Öffnung der Nadel. Dadurch erhalten Ärzte unmittelbar ein taktil zurückgemeldetes Feedback über ihre Hände, was die gesamte Handhabung deutlich reaktionsfähiger macht. Mit Ultraschallunterstützung ermöglicht das Drehen des Instruments den Chirurgen, äußerst feine Richtungsanpassungen vorzunehmen – manchmal sogar im Bereich von nur einem halben Millimeter. Ein solches Maß an Kontrolle wird entscheidend bei Nervenblockaden oder bei jedem Eingriff, bei dem höchste Präzision erforderlich ist.
Wesentliche Konstruktionskompromisse
| Parameter | Schnittspitze | Bleistiftspitze |
|---|---|---|
| Risiko für postduralen Punktionsschmerz (PDPH) | Hoch (18–30 %) | Niedrig (3–5 %) |
| Taktileres Feedback | - Sie ist stark. | - Einigermaßen |
| Einfügekraft | Niedriger | Höher |
| Steuerpräzision | Durch die Geometrie der Spitze begrenzt | Durch seitlichen Austritt verbessert |
Vergleich der wichtigsten Punktionnadeltypen: Quincke, Whitacre und Sprotte
CSF-Leckraten und Inzidenz von postduralen Punktionsschmerzen (PDPH) nach Nadelspitzengeometrie
Die Form der Nadelspitze ist entscheidend für die Vorhersage einer postduralen Punktionsschmerzsyndroms (PDPH) und von Liquor cerebrospinalis-(CSF-)Leckagen nach spinalen Eingriffen. Traditionelle Quincke-Nadeln weisen scharfe Schneidkanten auf, die gerade Schnitte in der Dura mater erzeugen. Diese linearen Einschnitte verschließen sich nicht ausreichend von selbst, was erklärt, warum bei Verwendung dieser Nadeln in etwa 6 bis 10 Prozent der Fälle eine PDPH auftritt. Bleistiftspitzen-Nadeln wie die Whitacre- und Sprotte-Nadeln wirken anders: Statt das Gewebe zu durchschneiden, schieben sie die Dura-Fasern auseinander, ohne sie zu verletzen. Dadurch kann sich das Gewebe deutlich schneller wieder schließen, wodurch die PDPH-Rate auf 2 Prozent oder darunter sinkt. Die Auswertung sämtlicher vorliegender Studien zeigt eindeutig: Nadeln mit solchen nichtschneidenden Spitzen reduzieren CSF-Leckagen um rund 70 Prozent im Vergleich zu den älteren, schneidenden Nadeln. Aus diesem Grund bevorzugen Ärzte diese neuartigen Nadeln generell als Erstes – insbesondere bei jüngeren Patienten, Frauen oder anderen Personen mit einem erhöhten Risiko für Komplikationen.
Ultraschallsichtbarkeit und taktile Rückkopplung zwischen den Konstruktionen
Die Bildkompatibilität und das Feedback des Bedieners variieren signifikant zwischen den Nadeltypen:
- - Ich weiß. : Erzeugt starke taktile pop bei Duralpunktion, aber streut Ultraschallwellen aufgrund seiner metallischen Schräggeometrie, was die Echtzeitvisualisierung einschränkt.
- Weisschwarz : bietet eine moderate Echogenität und ausgewogene taktile Rückkopplungabgestumpft genug, um Traumata zu reduzieren, aber gleichzeitig reaktionsschnell genug für traditionelle Widerstandsverlusttechniken.
- Sprotte : Features optimierte echogene Beschichtungen und eine seitliche Öffnung, die Ultraschallklarheit maximiert, obwohl sein geringes taktiles Profil Anpassung für den Verlust-of-Resistenz-Erkennung erfordert.
| Entwurfsmerkmal | - Ich weiß. | Weisschwarz | Sprotte |
|---|---|---|---|
| Taktileres Feedback | Hoch | Mittel | Niedrig |
| Ultraschallklarheit | Schlecht | - Einigermaßen | Hoch |
| Beste Anwendung | Handpalpationsschutzhüllen | Ausgewogene Verfahren | Ultraschallgesteuerte Interventionen |
Die Auswahl des optimalen Nadeltyps verbessert die Prozesseffizienz: Studien zeigen eine Reduktion der Platzierungsversuche um 30 %, wenn das Nadeldesign auf die Bildgebungsmethode und die Erfahrung des Anwenders abgestimmt ist.
Evidenzbasierte Punktionsnadelauswahl für zentrale klinische Verfahren
Lumbalpunktion und Spinalanästhesie: Protokolle zur Abstimmung von Nadelstärke–Länge–Spitzenform
Die medizinische Fachwelt akzeptiert atraumatische Stiftspitzen-Nadeln weithin als Goldstandard sowohl für Lumbalpunktionen als auch für Spinalanästhesien. Klinische Studien zeigen, dass diese Nadeln das Auftreten von postduralen Punktionsschmerzen im Vergleich zu herkömmlichen Quincke-Nadeln bei zusammengefassten Forschungsergebnissen um etwa die Hälfte bis drei Viertel senken. Bei der Wahl der Nadellänge stehen Praktiker vor einem Kompromiss zwischen Sicherheit und Effizienz: Die kleineren Größen 25G bis 27G reduzieren Kopfschmerzen zwar deutlich, benötigen aber länger zur Gewinnung von Liquorproben. Die meisten Kliniker bevorzugen daher 22G-Nadeln, da sie schneller arbeiten und vertrauter sind – auch wenn damit ein leicht erhöhtes Risiko verbunden ist. Die Nadellänge hängt zudem stark vom Körperbau ab: Bei Personen mit normalem Gewicht reichen in der Regel Standardnadeln mit einer Länge von 90 bis 120 mm aus. Bei adipösen Patienten (BMI über 30) greifen Ärzte jedoch häufig auf 150-mm-Nadeln zurück, um eine vollständige Duradurchstechung sicherzustellen. Viele Krankenhäuser integrieren mittlerweile Ultraschallführung in ihre Protokolle, wodurch die Erfolgsrate beim ersten Versuch von rund 40 % bei alleiniger Orientierung durch Palpation auf nahezu 96 % ansteigt. Diese Technologie hat sich derart bewährt, dass sie heute in den meisten modernen Leitlinien für spinale Eingriffe als Standardpraxis gilt.
Spezialanwendungen: Eizellentnahme, epidurale Blutpatch-Behandlung und Nervenblockaden
Spezielle Verfahren erfordern gezielt entwickelte Konfigurationen:
- Eizellentnahme : Verwendet 17G–19G-Nadeln mit echogenen Beschichtungen und steifen Schaften für eine präzise, echogesteuerte Echtzeitverfolgung während der transvaginalen Follikelaspiration.
- Epidurale Blutpatch-Behandlung : Erfordert 18G-Tuohy-Nadeln mit deutlichen Tiefenmarkierungen und einer gebogenen, nicht schneidenden Spitze, um autologes Blut sicher in den Epiduralraum einzubringen und gleichzeitig neuronale Traumata zu minimieren.
- Periphere Nervenblockaden : Basieren auf 22G–25G-Nadeln mit kurzer Schneide und flexiblen Schäften, die Ultraschallsichtbarkeit mit feinmotorischer Kontrolle in der Nähe sensibler Strukturen kombinieren.
Eine optimierte Nadelauswahl für diese Anwendungen reduziert prozedurale Komplikationen – darunter vaskuläre Punktionen, neuronale Verletzungen und erfolglose Blockaden – um 30–45 % gegenüber generischen oder ungeeigneten Geräten, wie aktuelle klinische Kohortenstudien zeigen.
Häufig gestellte Fragen
Was ist der wesentliche Vorteil von Stiftspitzennadeln gegenüber Schneidnadeln?
Stiftspitzen-Nadeln wie Whitacre oder Sprotte reduzieren das Auftreten von postduralen Punktionsschmerzen (PDPH) signifikant, indem sie die Dura-Fasern auseinanderdrücken, anstatt sie zu durchschneiden.
Warum sind Schneidwinkel und Schaftsteifigkeit bei der Nadelkonstruktion wichtig?
Schneidwinkel und Schaftsteifigkeit beeinflussen das Eindringen in das Gewebe, die prozedurale Kontrolle und die Genauigkeit der Steuerung. Winkel zwischen 15 und 30 Grad optimieren diese Faktoren.
Wie verbessert die Ultraschallführung die Nadelplatzierung?
Der Ultraschall erhöht die Erfolgsrate, indem er während der Insertion eine Echtzeit-Visualisierung und präzise Kontrolle ermöglicht und dadurch die Anzahl der Platzierungsversuche sowie prozedurale Komplikationen deutlich verringert.
Welche Nadeltypen eignen sich am besten für die Lumbalpunktion und die Spinalanästhesie?
Atraumatische Stiftspitzen-Nadeln werden für die Lumbalpunktion und die Spinalanästhesie bevorzugt, da sie ein geringeres Risiko für PDPH und Liquorleckagen aufweisen.
Welche speziellen Nadeln werden für die Oozytenentnahme verwendet?
Die Eizellentnahme erfolgt mit 17G–19G-Nadeln mit echogenen Beschichtungen und starren Schaften, um die präzise ultraschallgesteuerte transvaginale Follikelpunktion zu verbessern.
Inhaltsverzeichnis
- Grundlegende Gestaltungsprinzipien für Lumbalpunktionssonden: Schneidkante, Nadelspitze und Stillettmechanik
- Vergleich der wichtigsten Punktionnadeltypen: Quincke, Whitacre und Sprotte
- Evidenzbasierte Punktionsnadelauswahl für zentrale klinische Verfahren
-
Häufig gestellte Fragen
- Was ist der wesentliche Vorteil von Stiftspitzennadeln gegenüber Schneidnadeln?
- Warum sind Schneidwinkel und Schaftsteifigkeit bei der Nadelkonstruktion wichtig?
- Wie verbessert die Ultraschallführung die Nadelplatzierung?
- Welche Nadeltypen eignen sich am besten für die Lumbalpunktion und die Spinalanästhesie?
- Welche speziellen Nadeln werden für die Oozytenentnahme verwendet?