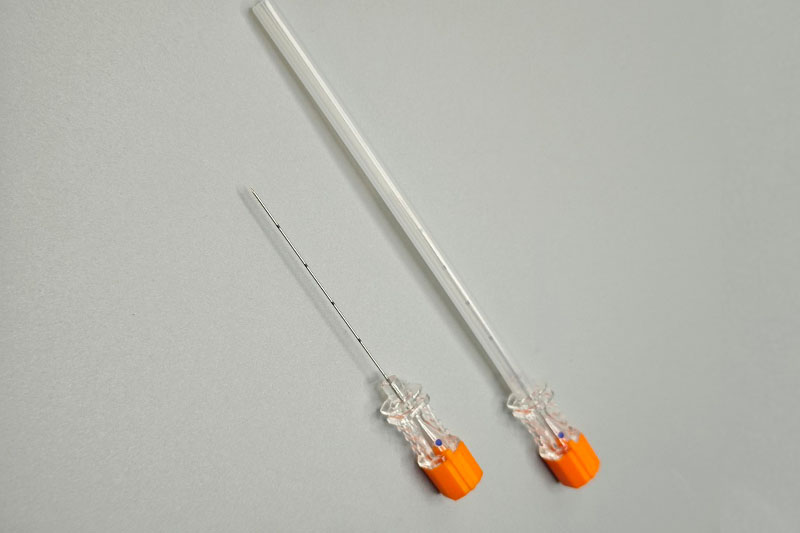
Zásady návrhu jehly pro centrální punkci: sečná plocha, špička a mechanika stylu
Sečné vs. atraumatické (tužkové) špičky a riziko trhliny tvrdé pleny
Sečná sečná plocha jehel typu Quincke ve skutečnosti rozřeže vlákna tvrdé pleny, čímž podle výzkumu z časopisu Anesthesiology z roku 2022 zvyšuje riziko trhliny tvrdé pleny a úniku cerebrospinální tekutiny na 25 až 40 procent ve srovnání s neřeznými alternativami. Na druhé straně tužkové špičky, jako jsou typy Whitacre nebo Sprotte, fungují jinak – místo řezání vláken tvrdé pleny je pouze odstrkují. Tím vznikají punkční otvory, které se samy uzavírají, což výrazně snižuje výskyt bolesti hlavy po punkci tvrdé pleny na přibližně 3–5 %. Menší průměr jehly rozhodně dále snižuje výskyt těchto bolestí hlavy, avšak za cenu kompromisu: při vpichu je vyžadována větší síla a lékařský personál má při manipulaci s cerebrospinální tekutinou pomalejší tok.
Úhel zkosení, značení hloubky a tuhost hřídele pro řízení postupu
Úhly na šikmé ploše v rozmezí přibližně 15° až 30° jsou nejvhodnější pro dosažení požadované hloubky proniknutí do tkáně ve vztahu k tomu, jak daleko se zařízení posune vpřed. Toto rozmezí představuje dobrý kompromis mezi rychlostí provedení zákroku a zachováním přesné kontroly nad průběhem procedury. Většina zařízení je navíc vybavena také taktickými značkami hloubky – obvykle jsou buď vyryty do povrchu, nebo označeny různými barvami každých 10 milimetrů. Tyto značky poskytují jak vizuální orientaci, tak i fyzické hmatové vjemy při zavádění nástroje do tkáně. Pokud jde o tuhost hřídele, je velmi důležité najít optimální bod. Tužší hřídele se obecně lépe řídí při průchodu tvrdšími tkáněmi, jako je svalovina nebo vláknitá tkáň, avšak zároveň vyvolávají větší odpor a vyžadují silnější krouticí síly. Naopak, pokud je hřídel příliš pružný, místo aby postupoval rovně směrem, kam je potřeba, se pouze ohne, což značně ztěžuje kontrolu směru pohybu během zákroku.
Funkce styletu, zarovnání hubu a přesnost řízení jehly v reálném čase
Stylet ve skutečnosti plní dvě hlavní funkce, které mají při výkonech velký význam: zabrání vyjmutí („vykrušení“) tkáně při zavádění nástrojů a udržuje vnitřní kanál otevřený, dokud se neobjeví cerebrospinální mok nebo jiná cílová tkáň. Pokud je hub správně zarovnaný se styletem, nezůstane mezi koncem styletu a otevřením jehly žádná mezera. To znamená, že lékaři okamžitě cítí zpětnou vazbu prostřednictvím rukou, čímž se celý postup stává mnohem citlivějším a reaktivnějším. Pomocí ultrazvuku umožňuje rotace nástroje chirurgům provádět velmi jemné změny směru – někdy i menší než půl milimetru. Tento druh přesnosti je naprosto nezbytný při provedení nervových bloků nebo jakéhokoli jiného výkonu, kde je rozhodující extrémní přesnost.
Klíčové kompromisy v návrhu
| Parametr | Řezací špička | Hrot typu tužka |
|---|---|---|
| Riziko PDPH | Vysoké (18–30 %) | Nízké (3–5 %) |
| Taktilní zpětná vazba | Silný | Mírný |
| Síla vkládání | Nižší | Vyšší |
| Přesnost řízení | Omezena geometrií hrotu | Zlepšena bočním otvorem |
Porovnání hlavních typů punkčních jehel: Quincke, Whitacre a Sprotte
Míra úniku CSF a incidence bolesti hlavy po durální punkci (PDPH) podle tvaru špičky
Tvar špičky jehly je nejdůležitějším faktorem při předpovídání bolesti hlavy po punkci tvrdé mozkové blány (PDPH) a úniku mozkomíšního moku (CSF) po spinálních výkonech. Tradiční jehly typu Quincke mají ostré řezné hrany, které v tvrdé mozkové bláně vytvářejí přímé řezy. Tyto lineární řezy se samy o sobě neprospívají správně, což vysvětluje, proč se PDPH vyskytuje přibližně u 6 až 10 % případů s použitím těchto jehel. Jehly s tzv. tužkovou špičkou, jako jsou jehly Whitacre a Sprotte, fungují jinak. Místo toho, aby tkáň řezaly, roztlačují vlákna tvrdé mozkové blány stranou, aniž by je poškozovaly. To umožňuje tkáni se mnohem rychleji znovu spojit, čímž klesá incidence PDPH na 2 % nebo méně. Analýza všech dostupných výzkumných studií společně ukazuje jasný závěr: jehly s neřeznými špičkami snižují únik CSF přibližně o 70 % ve srovnání s klasickými řeznými jehlami. Z tohoto důvodu lékaři obecně tyto novější typy jehel preferují jako první volbu, zejména u mladších pacientů, žen nebo u jakéhokoli jiného pacienta, u něhož je vyšší riziko komplikací.
Kompromisy mezi viditelností v ultrazvukovém vyšetření a taktilem zpětnou vazbou u různých konstrukcí
Kompatibilita s obrazovými metodami a zpětná vazba pro operátora se významně liší podle typu jehly:
- Quincke : Poskytuje silný taktický pocit „pop“ při průniku dury, ale kvůli kovovému tvaru špičky rozptyluje ultrazvukové vlny, čímž omezuje real-time vizualizaci.
- Whitacre : Nabízí střední echogenicitu a vyváženou taktickou zpětnou vazbu – dostatečně zaoblenou, aby snížila trauma, ale zároveň dostatečně citlivou pro tradiční techniku ztráty odporu.
- Sprotte : Využívá optimalizované echogenní povlaky a boční otvor, který maximalizuje jasnost ultrazvukového obrazu, avšak její nízkotaktický profil vyžaduje přizpůsobení při detekci ztráty odporu.
| Návrhová vlastnost | Quincke | Whitacre | Sprotte |
|---|---|---|---|
| Taktilní zpětná vazba | Vysoký | Střední | Nízký |
| Jasnost ultrazvukového obrazu | Chudák. | Mírný | Vysoký |
| Nejlepší použití | Případy manuální palpace | Vyvážené postupy | Intervence pod ultrazvukovou kontrolou |
Výběr optimálního typu jehly zvyšuje účinnost výkonu: studie ukazují snížení počtu pokusů o umístění o 30 %, pokud je konstrukce jehly přizpůsobena zobrazovací modalitě a zkušenostem operatéra.
Důkazem podložený výběr punkčních jehel pro klíčové klinické výkony
Lumbální punkce a spinální anestezie: protokoly shody kalibru–délky–špičky
Lékařská komunita široce považuje atraumatické jehly s hrotem ve tvaru tužky za zlatý standard jak pro lumbální punkci, tak pro spinální anestezii. Klinické studie ukazují, že tyto jehly snižují výskyt bolesti hlavy po dурální punkci přibližně o polovinu až tři čtvrtiny ve srovnání s tradičními jehlami typu Quincke, pokud se vezmou v úvahu výsledky kombinovaných výzkumů. Při výběru kalibru jehly se lékaři potýkají s kompromisem mezi bezpečností a účinností. Menší rozměry 25G až 27G jistě snižují výskyt bolesti hlavy, ale trvá déle, než se odeberou vzorky mozkového moku. Většina klinických pracovníků používá jehly 22G, protože umožňují rychlejší odběr a jsou jim lépe známé, i když s sebou nesou mírně vyšší riziko. Délka jehly závisí také výrazně na typu těla. U osob s normální hmotností obvykle postačují standardní jehly délky 90 až 120 mm. U pacientů s obezitou (BMI nad 30) však lékaři často volí jehly délky 150 mm, aby zajistili úplné proniknutí dury. Mnoho nemocnic nyní začíná do svých protokolů začlenovat ultrazvukovou navigaci, která výrazně zvyšuje úspěšnost prvního pokusu – z přibližně 40 % při použití pouze palpačních technik na téměř 96 %. Tato technologie se stala natolik cennou, že je nyní součástí standardních postupů většiny moderních doporučení pro spinální výkony.
Specializované aplikace: odběr oocytů, epidurální krevní náplast a blokády periferních nervů
Specializované procedury vyžadují účelově navržené konfigurace:
- Odběr oocytů : Využívá jehly o průměru 17G–19G s echogenním povlakem a tuhým hřebenem pro přesné sledování v reálném čase pomocí ultrazvuku během transvaginální folikulární aspirace.
- Epidurální krevní náplast : Vyžaduje jehly typu Tuohy o průměru 18G s jasnými značkami hloubky a zakřivenou, neřeznou špičkou, aby bylo možné bezpečně podat autologní krev do epidurálního prostoru a současně minimalizovat poškození nervové tkáně.
- Blokády periferních nervů : Spoléhají na jehly o průměru 22G–25G se zkrácenou špičkou a pružným hřebenem, které kombinují viditelnost v ultrazvuku s jemnou motorickou kontrolou v blízkosti citlivých struktur.
Optimalizovaný výběr jehel pro tyto aplikace snižuje pooperační komplikace – včetně punkce cév, poškození nervů a neúspěšného bloku – o 30–45 % ve srovnání s obecnými nebo nepatřičnými zařízeními, jak ukazují nedávné klinické kohortní studie.
Nejčastější dotazy
Jaká je hlavní výhoda jehel s tužkovou špičkou oproti řezným jehlám?
Jehly s tužkovým špičkou, jako jsou jehly Whitacre nebo Sprotte, výrazně snižují výskyt bolesti hlavy po duralní punkci (PDPH), protože duralová vlákna roztlačují místo toho, aby je řezaly.
Proč jsou důležité úhel břitu a tuhost střelu při návrhu jehly?
Úhel břitu a tuhost střelu ovlivňují pronikání do tkáně, kontrolu v průběhu výkonu a přesnost směrování. Úhly mezi 15 a 30 stupni tyto faktory optimalizují.
Jak zlepšuje ultrazvukové vedení umístění jehly?
Ultrazvuk zvyšuje úspěšnost tím, že poskytuje vizualizaci v reálném čase a přesnou kontrolu během vpichu, čímž výrazně snižuje počet pokusů o umístění a komplikace v průběhu výkonu.
Které typy jehel jsou nejvhodnější pro lumbální punkci a spinální anestezii?
Pro lumbální punkci a spinální anestezii se preferují atraumatické jehly s tužkovou špičkou kvůli nižšímu riziku PDPH a úniku cerebrospinální tekutiny (CSF).
Jaké specializované jehly se používají pro odběr oocytů?
Při získávání vajíček se používají jehly 17G19G s echogenními povlaky a tuhými hřídelmi pro zvýšenou přesnost při transvaginální folikulární aspiraci.
Obsah
- Zásady návrhu jehly pro centrální punkci: sečná plocha, špička a mechanika stylu
- Porovnání hlavních typů punkčních jehel: Quincke, Whitacre a Sprotte
- Důkazem podložený výběr punkčních jehel pro klíčové klinické výkony
-
Nejčastější dotazy
- Jaká je hlavní výhoda jehel s tužkovou špičkou oproti řezným jehlám?
- Proč jsou důležité úhel břitu a tuhost střelu při návrhu jehly?
- Jak zlepšuje ultrazvukové vedení umístění jehly?
- Které typy jehel jsou nejvhodnější pro lumbální punkci a spinální anestezii?
- Jaké specializované jehly se používají pro odběr oocytů?